一直打消炎針或吃退紅藥無法根治酒糟?發炎物質與血管增生的惡性循環
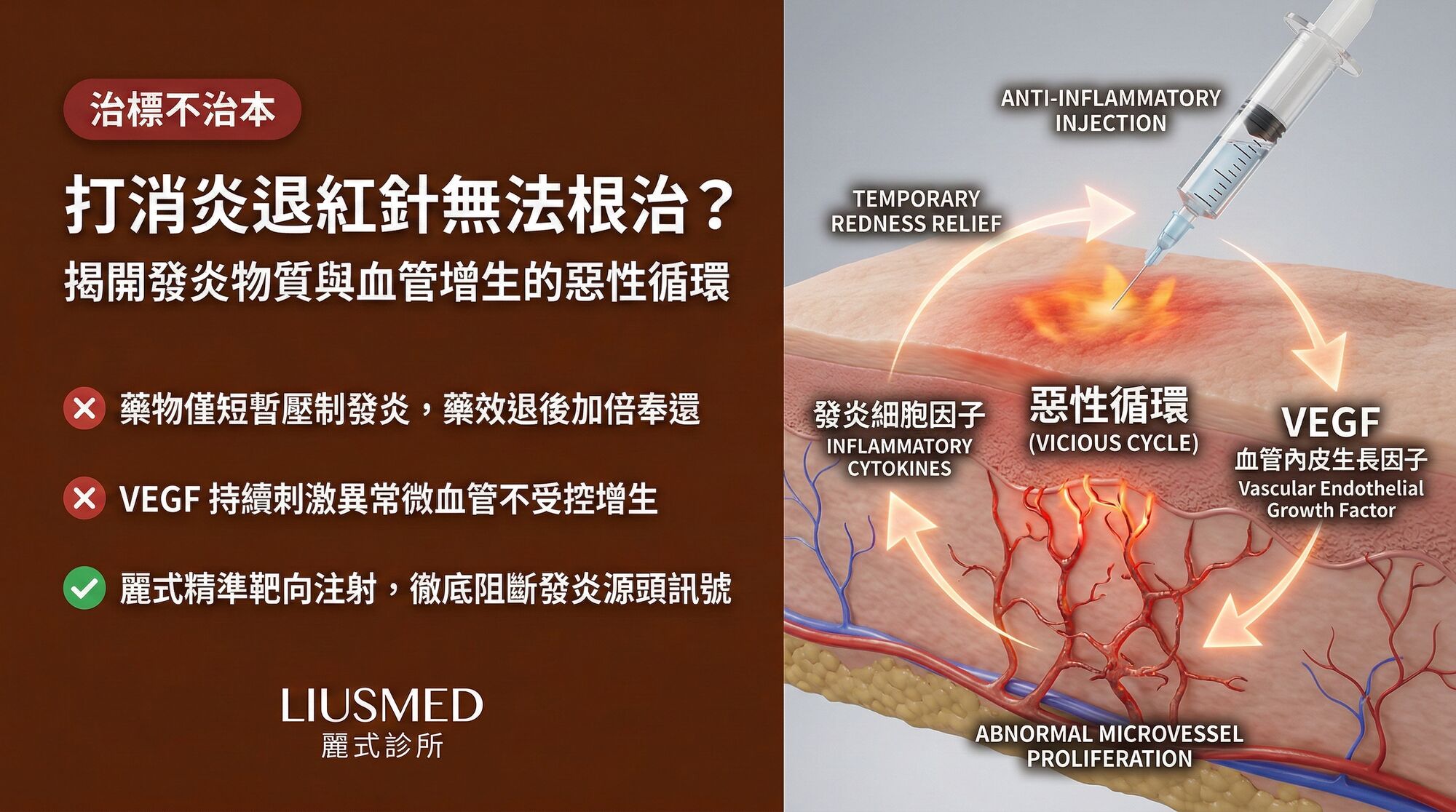
「只要打一針,臉就不紅了」——這句話對酒糟患者來說有著致命的吸引力。消炎針(局部類固醇注射)或全身性的退紅藥物確實能在短時間內壓下泛紅和灼熱感,讓你以為病情得到了控制。但問題在於:這種改善是暫時的、是借來的、而且每一次「借」都在付出你看不見的利息。當你發現自己需要越來越頻繁地打針或吃藥才能維持同樣的效果時,你已經深陷在發炎物質與血管增生的惡性循環之中了。
目錄
- 消炎針的機轉:類固醇在皮膚中做了什麼?
- 退紅藥物的暫時效果與反彈現象
- VEGF(Vascular Endothelial Growth Factor,血管內皮生長因子) 驅動的血管增生:為什麼壓制發炎無法阻止血管再生?
- 惡性循環的完整路徑圖:從第一針到越打越嚴重
- 長期使用類固醇的皮膚代價
- 打破循環:從症狀壓制轉向根源修復
- 常見問題 FAQ
- 關於作者
- 免責聲明
消炎針的機轉:類固醇在皮膚中做了什麼?
「消炎針」在皮膚科語境中,通常指的是局部注射糖皮質類固醇(glucocorticoid),常用的藥物包括 triamcinolone acetonide(曲安奈德)或 betamethasone(倍他米松)。類固醇是目前已知最強效的抗發炎藥物,其作用機轉涵蓋多個層面。
在基因轉錄層面,類固醇與細胞質中的糖皮質激素受體(GR)結合後,受體-配體複合物進入細胞核,通過兩種機制抑制發炎:一是直接與 DNA 上的糖皮質激素反應元件(GRE)結合,啟動抗炎蛋白(如 lipocortin-1、IκBα)的轉錄;二是透過蛋白質-蛋白質交互作用抑制 NF-κB(Nuclear Factor kappa-B,核因子 κB) 和 AP-1 這兩個主要促炎轉錄因子的活性。
在細胞層面,類固醇會抑制肥大細胞脫顆粒、減少嗜中性球和單核球的趨化和遷移、降低血管通透性、並抑制前列腺素和白三烯的合成(透過抑制磷脂酶 A2 和 COX-2)。
這些效應加在一起,確實能迅速且顯著地壓制酒糟的急性發炎反應——泛紅消退、灼熱感減輕、丘疹膿皰萎縮。對患者來說,效果幾乎是立竿見影的,這也是消炎針如此受歡迎的原因。
然而,類固醇的抗炎作用是「壓制」而非「修復」。它壓下了發炎的症狀表現,但沒有修復驅動發炎的根本原因——真皮層的微環境失衡。就像你在沸騰的水壺上壓了一塊重物,水暫時不溢出來了,但火一直在燒,鍋裡的壓力還在持續累積。
退紅藥物的暫時效果與反彈現象
除了消炎針之外,酒糟患者常用的退紅藥物還包括:外用 brimonidine(溴莫尼定,α2-腎上腺素受體激動劑)、外用 oxymetazoline(羥甲唑啉)、口服 doxycycline(多西環素,低劑量抗炎用途)、口服 isotretinoin(異維A酸)等。
以 brimonidine 為例,它的機轉是直接收縮皮膚表淺血管的平滑肌,讓擴張的微血管暫時縮小,從而減少泛紅的外觀。效果通常在塗抹後 30 分鐘內出現,持續 6–8 小時。
問題是:brimonidine 不會改變血管壁的結構異常,不會減少血管的數量,更不會影響驅動血管增生的 VEGF。它只是讓已經擴張的血管暫時「收緊」。更麻煩的是,部分患者在 brimonidine 的藥效消退後會出現「反彈性泛紅」(rebound erythema)——血管在被強制收縮數小時後,代償性地過度擴張,導致泛紅程度甚至超過用藥前。
Doxycycline 的情況稍有不同。低劑量(40mg MR 或 subantimicrobial dose)的 doxycycline 具有抗炎活性(抑制 MMP 活性、減少 ROS 生成),而非抗菌作用。它確實能在某種程度上降低 MMP-9 的活性,對控制酒糟的丘疹膿皰有一定效果。但 doxycycline 的抗炎效應只在持續服藥期間存在,停藥後 MMP 活性很快回升,症狀隨之復發。
這些藥物的共同特點是:在使用期間提供症狀控制,停用後症狀回歸甚至加重。患者被困在一個「用藥→改善→停藥→復發→再用藥」的循環中,治療的意義從「治病」退化為「維持」。
VEGF 驅動的血管增生:為什麼壓制發炎無法阻止血管再生?
這裡有一個關鍵的概念需要釐清:酒糟中的發炎反應和血管增生雖然高度關聯,但它們不是同一件事。消炎治療可以壓制發炎的表現(紅腫熱痛),但不一定能有效抑制 VEGF 驅動的血管增生。
原因在於 VEGF 的來源和調控不完全依賴於經典的發炎路徑。除了發炎細胞(巨噬細胞、肥大細胞)會分泌 VEGF 之外,以下幾個獨立的機制也在持續驅動 VEGF 的表現:
缺氧誘導因子(HIF-1α)路徑。 酒糟真皮層的慢性血管異常可能導致局部組織的微缺氧(micro-hypoxia)。HIF-1α 在缺氧條件下穩定化,進入細胞核啟動 VEGF 基因的轉錄。這條路徑不依賴 NF-κB,因此即使類固醇有效地抑制了 NF-κB,HIF-1α 驅動的 VEGF 產生也不會受到影響。
神經肽驅動的 VEGF 分泌。 酒糟皮膚中過度敏感的感覺神經末梢持續釋放 CGRP(Calcitonin Gene-Related Peptide,降鈣素基因相關胜肽) 和 Substance P(P 物質),這些神經肽可以直接作用於真皮纖維母細胞和角質細胞上的相應受體,促進 VEGF 的分泌。消炎針不會改變神經末梢的敏感性或神經肽的釋放模式。
機械力學訊號。 已經增生的血管網絡本身會對周圍組織產生機械壓力,這些機械訊號透過 mechanotransduction 路徑進一步促進 VEGF 的產生。消炎治療無法改變已經存在的血管網絡結構。
LL-37(抗菌胜肽) 的促血管新生活性。 如前所述,酒糟皮膚中異常高表現的 cathelicidin 片段 LL-37 具有直接的促血管新生活性。類固醇雖然能在某種程度上抑制 LL-37 的表現,但這需要持續高劑量的使用——而長期高劑量的類固醇本身就會帶來嚴重的副作用。
這些多元的 VEGF 驅動機制解釋了一個臨床困惑:為什麼消炎治療能暫時壓制泛紅,但無法阻止血管的持續增生?因為消炎針只關閉了 VEGF 生產線中的一條或兩條,其他的生產線依然在全速運轉。
惡性循環的完整路徑圖:從第一針到越打越嚴重
讓我們用一張完整的路徑圖來看這個惡性循環:
階段一(初次治療): 患者因酒糟急性發作(泛紅、灼熱、丘疹)就醫,接受消炎針或開始口服退紅藥物。症狀在數天內明顯改善,患者感到滿意。此時,VEGF 因為發炎被壓制而略微下降,但 HIF-1α 和神經肽驅動的 VEGF 產生仍在持續。
階段二(停藥後復發): 消炎針的藥效在 2–4 週後消退,或患者停用口服藥物。被壓制的發炎反應迅速回彈(rebound inflammation),而在這 2–4 週內,VEGF 已經驅動了一批新血管的形成。復發時的泛紅可能與術前相當,甚至更嚴重——因為血管密度增加了。
階段三(重複治療): 患者因復發而再次就醫,接受第二次消炎針或恢復用藥。效果依然明顯,但持續時間可能比第一次短——因為真皮層的 VEGF 基線水平在兩次發炎波之間進一步升高。
階段四(療效遞減): 隨著治療次數增加,每次消炎針的效果持續時間越來越短,需要的劑量可能越來越高。同時,長期類固醇使用開始產生皮膚副作用(萎縮、毛細血管擴張——諷刺的是,正是酒糟的主要症狀)。VEGF 驅動的血管網絡越來越密集,真皮層的發炎微環境越來越根深蒂固。
階段五(依賴與惡化): 患者發現自己離不開消炎針或藥物——不是因為藥物在「治療」酒糟,而是因為每次停藥的反彈都比上一次更嚴重。此時的酒糟已經不只是原始的疾病,還疊加了醫源性的皮膚萎縮和類固醇依賴。治療從「控制病情」變成了「管理依賴」。
長期使用類固醇的皮膚代價
長期或反覆使用皮膚類固醇(無論是外用或局部注射)會帶來一系列嚴重的皮膚副作用,統稱為「類固醇性皮膚萎縮」(steroid-induced dermal atrophy)。
| 副作用 | 機制 | 臨床表現 |
|---|---|---|
| 皮膚萎縮 | 抑制纖維母細胞增殖和膠原合成 | 皮膚變薄、呈半透明狀 |
| 毛細血管擴張 | 血管壁支撐組織流失 | 可見的紅色線狀血管(與酒糟症狀重疊) |
| 紫斑傾向 | 血管脆弱度增加 | 輕微碰撞即出現瘀青 |
| 類固醇性酒糟 | 長期類固醇導致的類酒糟反應 | 面部持續泛紅、丘疹、膿皰 |
| 皮紋(striae) | 真皮彈性纖維斷裂 | 皮膚上出現紅色或白色紋路 |
| 傷口癒合延遲 | 抑制發炎反應和纖維母細胞功能 | 小傷口需要更長時間癒合 |
| 感染風險增加 | 局部免疫抑制 | 細菌或真菌感染機率上升 |
最諷刺的情況是:當類固醇導致的毛細血管擴張和持續泛紅被誤判為「酒糟惡化」時,醫師可能開出更強效或更頻繁的類固醇治療,形成一個自我加強的醫源性損傷循環。區分「原發性酒糟」和「類固醇誘發性類酒糟反應」需要詳細的用藥史和皮膚評估。
打破循環:從症狀壓制轉向根源修復
打破這個惡性循環的關鍵,不是找到一個「更強效」的消炎藥物或「更精準」的退紅藥物,而是從根本上改變治療策略——從「壓制症狀」轉向「修復根源」。
具體來說,需要同時處理以下幾個面向:
-
安全地減少類固醇依賴。 如果已經形成類固醇依賴,不能突然停藥(會引發嚴重的反彈性發炎),而是需要有計劃地逐步減量(tapering),同時引入替代性的發炎控制手段。
-
抑制 VEGF 的多元驅動機制。 不僅要控制發炎細胞釋放的 VEGF,還要針對 HIF-1α 路徑、神經肽路徑和 LL-37 路徑,多管齊下地降低 VEGF 的總產出。
-
修復真皮微環境。 恢復膠原蛋白骨架、修復基底膜、調控 MMP 平衡,讓真皮層從「有利於發炎和血管增生」的狀態轉變為「有利於穩定和修復」的狀態。
-
降低神經敏感性。 調節 TRPV1(Transient Receptor Potential channels,瞬時受體電位通道)/TRPA1 的過度活化,減少神經肽的釋放,阻斷神經性發炎對 VEGF 的驅動。
-
重建皮膚屏障。 恢復角質層的脂質組成和含水量,降低外界刺激物的穿透,減少環境因素對發炎反應的觸發。
酒糟針專科 的治療方案正是為了打破這個惡性循環而設計:不是用另一種「消炎」來取代類固醇,而是從真皮層微環境的修復入手,讓皮膚不再需要持續的消炎壓制,因為驅動發炎的根源被逐步消除了。
常見問題 FAQ
Q1: 酒糟急性發作的時候,完全不能用消炎藥物嗎?
急性發作時適度使用消炎藥物來控制症狀是合理的醫療決策——沒有必要讓患者在極度不適中硬扛。問題不在於「能不能用」,而在於「用了之後接下來怎麼辦」。如果消炎只是為了爭取時間、緩解急性不適,而後續立刻轉入真皮修復策略,那麼短期的消炎是有意義的。怕的是把消炎當作唯一的治療手段,反覆使用而從不進入修復階段。
Q2: 低劑量 doxycycline 算不算「消炎藥」?長期吃有風險嗎?
低劑量 doxycycline(如每日 40mg 緩釋劑型)在亞抗菌劑量下主要發揮抗炎(抑制 MMP)而非抗菌作用。相較於類固醇,它的副作用較輕,長期使用(6–12 個月)的安全性數據也較充分。但它仍然是「壓制」而非「修復」——它抑制 MMP 的活性,但不會主動促進膠原蛋白的重建。停藥後 MMP 活性回升,症狀可能逐步復發。
Q3: 外用 brimonidine 的反彈性泛紅有多常見?
文獻報告 brimonidine 的反彈性泛紅發生率在 10–20% 左右,但臨床觀察中可能更高,因為許多輕微的反彈被患者歸因於「藥效退了」而未報告。反彈通常在藥效消退後 2–6 小時內出現,表現為用藥區域的泛紅程度超過用藥前的基線。對於血管增生已經嚴重的酒糟患者,反彈的風險和程度可能更高。
Q4: 「類固醇性酒糟」和「原發性酒糟」要怎麼區分?
區分的關鍵在於詳細的用藥史。類固醇性酒糟通常有明確的類固醇使用歷史(外用、口服或注射),皮膚萎縮的徵象(薄、透明、紫斑傾向)較為明顯,且在停用類固醇後會經歷一段劇烈的反彈期。原發性酒糟則有更長的疾病歷史(可能追溯到數年甚至十數年前),通常有觸發因子(日曬、溫度變化、辛辣食物等)相關的發作模式。但兩者可以共存,使診斷更加困難。
Q5: 我已經打了很多次消炎針,皮膚已經變薄了,還能修復嗎?
類固醇導致的皮膚萎縮在停止類固醇使用後是可以部分恢復的,但恢復的程度取決於損傷的嚴重度和持續時間。輕度至中度的皮膚萎縮,在停用類固醇後數個月至一年內可能逐漸改善。嚴重的皮膚萎縮可能需要積極的真皮修復介入才能獲得有意義的改善。越早停止不必要的類固醇使用、越早開始修復,預後越好。
Q6: 有沒有可能完全根治酒糟,不再需要任何治療?
酒糟性皮膚炎目前被認為是一種慢性疾病,完全「根治」到和正常皮膚完全一樣的程度,以現有的醫學認知來看是困難的。但「長期穩定控制、大幅減少發作頻率和嚴重度、不需要持續依賴藥物」是完全可以實現的目標。關鍵在於修復真皮層的微環境,讓皮膚自身的穩態維持能力恢復。當土壤被修復好了,雜草自然不容易再長回來。具體的長期管理策略可以諮詢 酒糟針專科。
關於作者
劉達儒醫師 為麗式診所(Liusmed Clinic)院長,專精再生醫學與微創手術。劉醫師長期關注酒糟治療中消炎藥物濫用的問題,主張以真皮微環境修復取代長期症狀壓制的策略。在臨床中,劉醫師協助許多陷入類固醇依賴循環的酒糟患者,安全地減少藥物依賴並轉向修復導向的治療路徑。
免責聲明
本文內容僅供醫學教育與衛教參考,不構成個別醫療建議、診斷或治療方案。每位患者的皮膚狀態與病史不同,實際治療方式應由合格醫師面診後判斷。文中提及之治療方法、藥物或醫療器材,其效果與適應症可能因個人體質、病程嚴重度及配合度而有差異。如有任何健康疑慮,請諮詢專業醫師。本文所引用之學術文獻與研究數據僅為說明科學原理之用,不代表特定療效保證。
專長領域
專業資歷
- 高雄醫學大學醫學系
- 高雄長庚醫院皮膚科專任主治醫師
- 高雄長庚醫院美容中心專任主治醫師
- 廈門長庚醫院皮膚科兼任主治醫師
- 廈門長庚醫院美容中心兼任主治醫師
「每一台手術,我都以最小的傷口、最精細的技術,為患者帶來最好的結果。微創不只是技術,更是對患者的尊重與承諾。」
填充物併發症的修復之路,除了醫療也需要同行者的支持

