為什麼生完小孩後狂長斑?孕期孕後肝斑的體質變化與初期保養
「懷孕前我皮膚一直都很好,怎麼生完小孩後突然滿臉長斑?」
這句話幾乎是每一位因產後肝斑求診的新手媽媽的開場白。你並不孤單——統計顯示,約 15%–50% 的孕婦會在懷孕期間或產後出現肝斑(又稱「孕斑」或「妊娠斑」),使肝斑成為孕期最常見的色素變化之一。在亞洲女性中,這個比例更可能偏向上限。
更讓人焦慮的是,很多媽媽在整個孕期都沒有明顯的斑點問題,卻在產後一兩個月內突然「爆發」——斑越長越多、越來越深,而此時你正忙著照顧新生兒、嚴重睡眠不足,根本沒有心力處理自己的外表問題。你可能還在哺乳,擔心擦任何東西都會影響寶寶。
別慌。這篇文章將從科學角度幫你理清三件事:為什麼會這樣、什麼時候是最佳處理時機、以及哺乳期你可以安全做些什麼。
目錄
- 孕期荷爾蒙海嘯:為什麼懷孕是肝斑的完美風暴?
- 不是所有孕婦都長斑——誰的風險更高?
- 產後的荷爾蒙崩落與肝斑的「延遲爆發」
- 哺乳期的安全保養:哪些可以用、哪些絕對不能碰?
- 產後肝斑的黃金處理時機與階段策略
- 孕期孕後肝斑體質變化時間軸
- 常見問題 FAQ
孕期荷爾蒙海嘯:為什麼懷孕是肝斑的完美風暴?
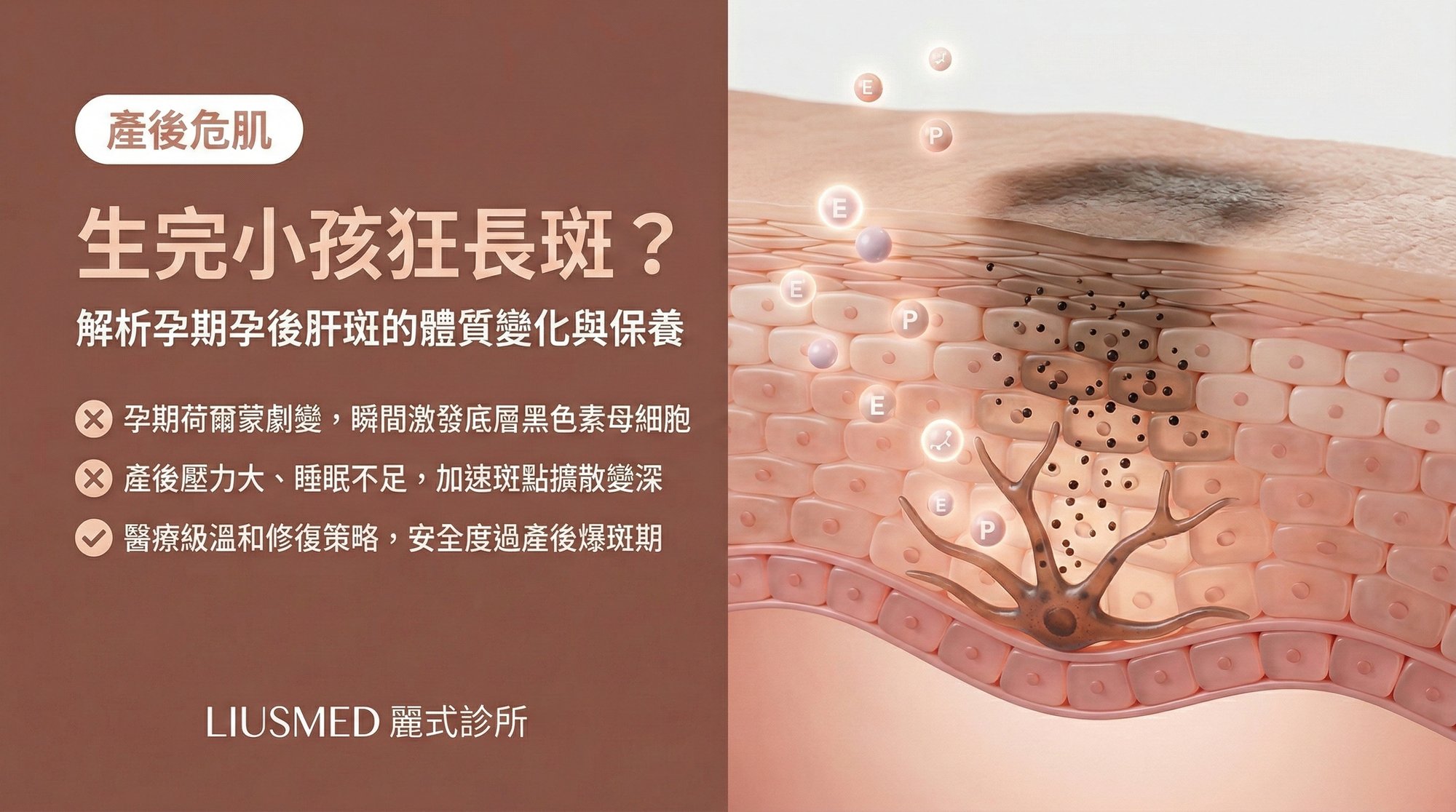
懷孕被稱為肝斑的「完美風暴」,是因為孕期同時引爆了肝斑的所有主要誘發因素——荷爾蒙劇變、免疫調節改變、血管變化——以一種在其他任何生理狀態下都不會同時發生的方式。
雌激素和黃體素的飆升。 這是最核心的驅動力。在正常月經週期中,雌二醇(E2)的峰值約為 200–400 pg/mL;但到了懷孕後期,雌二醇的濃度可以飆升到 6,000–30,000 pg/mL——是正常週期峰值的 15–75 倍。黃體素同樣從月經週期中的約 10–20 ng/mL,飆升到孕晚期的 100–200 ng/mL。
如此天文數字的荷爾蒙暴露量,對帶有雌激素和黃體素受體的黑色素細胞來說,就像是持續 9 個月的高強度刺激轟炸。酪胺酸酶的活性被推到極限,黑色素的合成量大幅上升。臨床上可觀察到的表現不只有肝斑——許多孕婦的乳暈、外陰、腋下和腹中線(linea nigra)也會明顯色素加深,這都是同一個機制的不同表現。
胎盤激素的額外推波助瀾。 除了卵巢和腎上腺來源的雌激素和黃體素,胎盤本身還會分泌大量的促黑色素激素(melanocyte-stimulating hormone, MSH)。MSH 結合黑色素細胞上的 MC1R 受體後,是最直接、最強效的黑色素生成訊號。孕期血液中 MSH 的濃度比非孕狀態增加約 2 倍,在孕晚期達到高峰。
免疫系統的 Th2 偏移。 為了防止母體免疫系統排斥帶有父系抗原的胎兒,孕期的免疫系統會發生「Th2 偏移」——從以 Th1 細胞介導的細胞免疫為主,轉向以 Th2 細胞介導的體液免疫為主。Th2 型細胞激素(如 IL-4、IL-13)被研究發現也能刺激黑色素細胞的活性,這為孕期色素沉積增加了另一條非荷爾蒙的促進路徑。
孕期血管擴張。 懷孕期間,母體的血液容量增加約 40%–50%,全身血管包括面部微血管都會相應擴張。如前幾篇文章所述,微血管擴張會透過釋放 ET-1(Endothelin-1,內皮素-1)、SCF(Stem Cell Factor,幹細胞因子) 等因子促進黑色素生成。這讓孕期的肝斑往往同時帶有血管成分,呈現泛紅伴隨色素沉積的複合表現。
這四重因素的同時疊加,使得懷孕成為引發肝斑最強大的生理性觸發事件——沒有之一。
不是所有孕婦都長斑——誰的風險更高?
雖然孕期的荷爾蒙變化是全體孕婦共同經歷的,但並非每位孕婦都會出現肝斑。以下因素會顯著增加孕期和產後肝斑的發生風險:
遺傳因素最關鍵。 如果你的母親或姐妹在懷孕時曾出現肝斑,你的風險會大幅增加。研究顯示,有肝斑家族史的孕婦,孕期肝斑的發生率比沒有家族史的高出 3–5 倍。這與前文提及的 MC1R、ASIP 等基因變異有關——帶有高風險基因型的黑色素細胞對荷爾蒙刺激的反應閾值更低。
膚色類型。 Fitzpatrick(Fitzpatrick Skin Type,費氏膚色分型) III–V 型膚色(大多數亞洲人、拉丁裔和深膚色人種)的孕期肝斑發生率明顯高於 I–II 型(北歐白種人),因為深膚色人種的黑色素細胞本身就更活躍,對荷爾蒙的刺激反應更強。
孕前已有輕微色素不均。 有些女性在懷孕前就已經存在輕微的色素不均或很淡的斑點,只是不夠明顯而沒有注意到。孕期的荷爾蒙海嘯會將這些潛伏的色素問題放大、加深、使之浮出水面。
紫外線暴露量。 在日照強烈的地區或季節懷孕的女性,肝斑發生率更高。荷爾蒙讓黑色素細胞處於「待命」狀態,而紫外線則是扣下扳機的那根手指——即使是同樣的紫外線劑量,在孕期的高荷爾蒙環境下,造成的色素反應會比非孕狀態強烈得多。
孕次與胎次。 有研究發現,經產婦(之前有過生產經歷)比初產婦更容易在後續懷孕中出現肝斑,可能是因為之前的孕期已經「致敏」了黑色素細胞,使其對後續的荷爾蒙刺激更加敏感。
甲狀腺功能。 甲狀腺功能異常在孕期並不少見(孕期甲狀腺功能低下的發生率約 2%–3%),而甲狀腺荷爾蒙也參與黑色素生成的調控。合併甲狀腺問題的孕婦可能面臨更高的肝斑風險。
產後的荷爾蒙崩落與肝斑的「延遲爆發」
一個令許多新手媽媽困惑的現象是:明明懷孕時臉上的斑還不太嚴重,怎麼生完之後反而突然大面積爆發了?
這種「延遲爆發」現象的背後,是產後荷爾蒙的急速崩落。
分娩後,隨著胎盤的娩出,雌激素和黃體素在 24–48 小時內從孕期的天文數字濃度急劇下降到接近未孕水平。MSH 也迅速回落。這種急速的荷爾蒙崩落不亞於一場內分泌「地震」。
荷爾蒙的急速下降對黑色素細胞的影響並不是簡單的「刺激消失所以色素減少」。相反,荷爾蒙的劇烈波動本身就是一種強大的刺激——黑色素細胞在突然失去高濃度荷爾蒙支撐時,會經歷一段「調適混亂期」,在此期間色素的合成和分布可能反而變得更加不受控。
此外,產後還有幾個疊加因素推波助瀾:
睡眠嚴重剝奪。 新生兒的餵養節奏讓絕大多數新手媽媽處於慢性睡眠不足的狀態。睡眠剝奪會增加皮質醇和 ACTH 的分泌,升高全身性的氧化壓力和發炎水平,這些都是肝斑的加重因子。
壓力與情緒波動。 產後憂鬱或產後焦慮的發生率約 10%–20%,即使沒有達到臨床診斷標準,大多數新手媽媽也會經歷顯著的情緒波動和壓力。慢性壓力透過 HPA 軸的過度活化,間接促進黑色素生成。
防曬疏忽。 在照顧新生兒的忙碌中,很多媽媽連基本的護膚步驟都顧不上,更別說嚴格的防曬了。但產後的黑色素細胞仍處於「敏感化」狀態,此時的紫外線暴露造成的色素反應會比平常更強烈。
哺乳的荷爾蒙影響。 哺乳期間,泌乳素(prolactin)持續維持在高水平,而泌乳素也被發現能影響黑色素細胞的功能。同時,哺乳期的雌激素維持在較低水平(以維持泌乳),這種持續的低雌激素狀態與孕期的高雌激素形成鮮明對比,長期的荷爾蒙不穩定狀態可能延長肝斑的活躍期。
哺乳期的安全保養:哪些可以用、哪些絕對不能碰?
這是產後肝斑患者最關心的問題之一。在哺乳期間,任何塗抹在皮膚上的成分都有微量經皮吸收進入全身循環的可能,因此藥物和護膚品的安全性必須謹慎評估。
哺乳期可以安全使用的成分
壬二酸(Azelaic acid)20%。 壬二酸是目前唯一一種被 FDA 列為懷孕 B 級(動物實驗未顯示風險)的處方級退色素成分。它透過抑制酪胺酸酶和減少異常黑色素細胞增殖來發揮作用。經皮吸收率極低(約 3.6%),且壬二酸本身就是人體正常代謝的天然脂肪酸,因此在哺乳期被普遍認為安全可用。
維生素 C 衍生物(如左旋 C、MAP、SAP)。 維生素 C 是一種天然抗氧化劑,可以還原氧化態的黑色素並抑制酪胺酸酶。外用維生素 C 的全身性吸收量極低,且維生素 C 本身是人體必需營養素,哺乳期使用被視為安全。選擇穩定型的維生素 C 衍生物可以減少刺激性。
菸鹼醯胺(Niacinamide)。 菸鹼醯胺(維生素 B3 的活性形式)可以抑制黑色素小體從黑色素細胞轉運到角質形成細胞的過程,同時具有抗發炎和修復皮膚屏障的作用。作為水溶性維生素 B 的衍生物,菸鹼醯胺在哺乳期的安全性良好。
防曬乳(物理性防曬為優先)。 含有氧化鋅和二氧化鈦的物理性防曬乳不會被皮膚吸收,只是停留在表面反射紫外線,對哺乳完全安全。物理性防曬同時可以阻擋可見光,對肝斑的防護更全面。化學性防曬劑中部分成分(如 oxybenzone)有經皮吸收和內分泌干擾的疑慮,哺乳期建議優先選擇純物理性配方。
熊果素(Arbutin)。 熊果素是對苯二酚的天然糖苷衍生物,作用機制類似但刺激性和毒性遠低於對苯二酚。α-熊果素在體外和動物實驗中顯示出良好的安全性,被認為是哺乳期相對安全的淡斑選擇,但建議使用α型而非β型(β型在酸性環境下可能分解產生少量對苯二酚)。
哺乳期應避免的成分
對苯二酚(Hydroquinone)。 對苯二酚是最有效的退色素成分之一,但其經皮吸收率約 35%–45%,進入體循環後有潛在的致突變性和造血毒性疑慮。孕期和哺乳期均被列為禁忌。
外用 A 酸類(Tretinoin / Retinoids)。 口服 A 酸是明確的致畸胎物質,雖然外用 A 酸的全身性吸收量低得多,但出於安全原則,孕期和哺乳期仍被建議避免使用。包括 tretinoin、adapalene、tazarotene 等處方 A 酸,以及高濃度的 retinol(視黃醇)保養品。
高濃度水楊酸(Salicylic acid > 2%)。 水楊酸是阿斯匹靈的同族物質,高濃度外用或大面積使用時有全身性吸收的風險。低濃度(< 2%)局部使用一般被認為風險較低,但化學換膚等高濃度應用在哺乳期應避免。
化學換膚(高濃度果酸、三氯醋酸 TCA)。 高濃度化學換膚的安全性在孕期和哺乳期的人體數據不足,加上可能引發的發炎反應可能加劇肝斑,建議延後到哺乳結束後再考慮。
產後肝斑的黃金處理時機與階段策略
產後肝斑的處理不是越早越好,而是要跟著身體的荷爾蒙恢復節奏來規劃。以下是建議的階段性策略:
第一階段:產後 0–3 個月(穩定期)。 這個階段荷爾蒙仍在劇烈波動中,加上哺乳需求和育兒壓力,不建議進行任何積極性的治療。重點是「止損」——做好防曬(哺乳安全的物理性防曬)、使用安全成分的基礎保養(壬二酸、維生素 C、菸鹼醯胺)、盡量確保睡眠和營養。
第二階段:產後 3–6 個月(觀察期)。 部分孕期肝斑會在產後 3–6 個月內隨著荷爾蒙的逐漸穩定而自然淡化(約 30%–40% 的患者)。這個階段可以開始更積極的外用治療,在醫師指導下加入壬二酸處方濃度或安全的複合淡斑精華。同時觀察肝斑的自然消退趨勢——如果到第 6 個月仍無明顯改善,就不太可能自行消退,需要主動介入。
第三階段:產後 6–12 個月(積極治療期)。 大多數女性的荷爾蒙在產後 6–12 個月基本恢復穩定(即使仍在哺乳)。如果肝斑到此時仍然持續或加重,就是啟動積極治療的最佳時機。對於已經停止哺乳的媽媽,治療選擇更為豐富(可以使用對苯二酚、外用 A 酸等)。仍在哺乳的媽媽可以在醫師評估安全性後選擇適合的方案。建議此階段到肝斑針專科做完整的分型評估。
第四階段:產後 12 個月以上(長期管理期)。 產後超過一年仍然持續的肝斑,通常已經從純表皮型進展為混合型或真皮型,需要更長期的管理策略。此時荷爾蒙因素的影響已經降低,治療的重點轉向處理已沉積的深層色素和可能伴隨的血管成分。
孕期孕後肝斑體質變化時間軸
| 時期 | 荷爾蒙狀態 | 色素變化 | 建議行動 |
|---|---|---|---|
| 孕早期(1–3 月) | 雌激素/黃體素開始上升 | 乳暈、腋下開始加深 | 開始嚴格物理性防曬 |
| 孕中期(4–6 月) | 荷爾蒙持續攀升、MSH 增加 | 肝斑可能開始出現 | 使用安全淡斑成分(壬二酸、Vit C) |
| 孕晚期(7–9 月) | 荷爾蒙達到峰值 | 肝斑加深、範圍擴大 | 持續防曬 + 安全保養,勿使用禁忌成分 |
| 產後 0–3 月 | 荷爾蒙急劇崩落 | 可能「延遲爆發」加重 | 止損為主,嚴格防曬 + 基礎保養 |
| 產後 3–6 月 | 荷爾蒙逐漸穩定中 | 部分人自然淡化 | 觀察趨勢 + 加強外用治療 |
| 產後 6–12 月 | 荷爾蒙大致恢復 | 未自行消退的趨於穩定 | 積極治療的黃金期 |
| 產後 12 月以上 | 恢復正常週期 | 持續者可能已真皮化 | 長期管理 + 專科評估 |
常見問題 FAQ
Q1: 孕期肝斑產後一定會自己消退嗎?
不一定。統計上約 30%–40% 的孕期肝斑會在產後 6–12 個月內隨著荷爾蒙穩定而明顯淡化甚至消退,但超過 50% 的患者肝斑會持續存在。持續時間越長,色素滴落到真皮層的風險越高,自然消退的可能性也越低。如果產後 6 個月仍無明顯改善趨勢,建議主動尋求專業治療,不要再被動等待。
Q2: 懷孕時可以做雷射或脈衝光治療肝斑嗎?
不建議。雖然部分低能量雷射的安全性在理論上可能是可接受的,但目前缺乏足夠的人體安全數據支持孕期使用任何光電治療,加上孕期的高荷爾蒙環境讓雷射反彈和 PIH(發炎後色素沉積)的風險大幅增加,治療效果也很難維持。孕期的策略應該以防曬和安全的外用保養為核心,積極治療留到產後荷爾蒙穩定後再進行。
Q3: 如果計畫再次懷孕,要先治療肝斑嗎?
如果你已經有肝斑且計畫再次懷孕,建議在兩次懷孕之間的間隔期積極治療並盡量將肝斑控制到最淡的狀態。原因有二:第一,已經存在的肝斑會在下次懷孕的荷爾蒙刺激下幾乎確定加重;第二,已經被「致敏」的黑色素細胞在下次荷爾蒙暴露時反應會更強烈。在備孕期(至少懷孕前 1 個月)需要停用對苯二酚和外用 A 酸等孕期禁忌成分,但這段時間內仍可以使用安全成分維持。
Q4: 哺乳期可以口服傳明酸嗎?
口服傳明酸(tranexamic acid)在肝斑治療中已有不少臨床證據支持其效果,但在哺乳期的安全性數據目前仍然不足。傳明酸確實會少量分泌到乳汁中(乳汁中濃度約為血漿濃度的 1%),雖然量極低,但由於缺乏針對哺乳期嬰兒的安全性研究,多數指引建議在哺乳期間避免使用,或在醫師充分評估利弊後謹慎決定。如果肝斑嚴重影響生活品質,可以與醫師討論是否在嬰兒較大(6 個月以上且已開始添加副食品)後酌情使用。
Q5: 產後的肝斑比一般肝斑更難治嗎?
不一定更難治,但有一些特殊的考量。好的方面是:產後肝斑的病程通常較短(相比已經存在多年的肝斑),色素滴落到真皮層的程度可能較輕,因此對治療的反應可能更好。挑戰的方面是:如果仍在哺乳,治療選擇受到限制;產後的生活壓力和睡眠不足等因素可能持續干擾治療效果;以及如果計畫再次懷孕,需要考慮治療的持續性和安全性。整體來說,只要把握產後荷爾蒙穩定後的黃金治療窗口,產後肝斑的預後通常是樂觀的。
Q6: 什麼時候應該找劉達儒醫師做專科評估?
以下任何一種情況都建議盡早安排肝斑針專科的評估:產後 6 個月肝斑仍無明顯改善趨勢;肝斑面積或深度持續擴大加重;使用安全的外用保養品 3 個月以上效果不佳;同時有泛紅和色素的複合問題(疑似血管成分);計畫近期再次懷孕而希望在空窗期積極治療。劉達儒醫師會透過完整的皮膚鏡和 Wood's lamp 評估,精確判斷你的肝斑分型和深度,並根據你的哺乳狀態和生活規劃,制定一個既安全又有效的個人化治療方案。
關於作者
劉達儒醫師 為麗式診所(Liusmed Clinic)院長,專精再生醫學與微創手術領域。劉醫師在產後肝斑的治療上積累了豐富的臨床經驗,深知新手媽媽在照顧寶寶與處理自身皮膚問題之間的兩難。劉醫師致力於為產後肝斑患者提供既安全又有效的治療方案,在尊重母乳哺育的前提下,幫助每一位媽媽找回自信的膚質。
免責聲明
本文內容僅供醫學知識教育與參考用途,不構成任何醫療診斷或治療建議。孕期和哺乳期的藥物及護膚品使用安全性必須由主治醫師(包括婦產科和皮膚科醫師)個別評估後決定,本文提及的成分安全性分類僅供一般性參考,不能替代專業的個人化醫療建議。每位患者的荷爾蒙狀態、肝斑嚴重程度和哺乳情況各不相同,請勿自行用藥。文中提及的治療效果因個人體質而異。
{
"@context": "https://schema.org",
"@type": "MedicalWebPage",
"name": "為什麼生完小孩後狂長斑?孕期孕後肝斑的體質變化與初期保養",
"description": "解析孕期荷爾蒙劇變如何觸發肝斑、產後荷爾蒙崩落的延遲爆發現象、哺乳期安全成分指南,以及產後肝斑的最佳處理時機與階段策略。",
"url": "https://www.liusmed.com/articles/repair/postpartum-melasma-hormonal-changes",
"datePublished": "2026-02-28",
"author": {
"@type": "Person",
"name": "劉達儒醫師",
"affiliation": {
"@type": "MedicalClinic",
"name": "麗式診所 Liusmed Clinic"
}
},
"publisher": {
"@type": "MedicalClinic",
"name": "麗式診所 Liusmed Clinic"
},
"medicalAudience": {
"@type": "PatientAudience",
"audienceType": "Patient"
},
"about": {
"@type": "MedicalCondition",
"name": "Postpartum Melasma",
"alternateName": "產後肝斑"
}
}
專長領域
專業資歷
- 高雄醫學大學醫學系
- 高雄長庚醫院皮膚科專任主治醫師
- 高雄長庚醫院美容中心專任主治醫師
- 廈門長庚醫院皮膚科兼任主治醫師
- 廈門長庚醫院美容中心兼任主治醫師
「每一台手術,我都以最小的傷口、最精細的技術,為患者帶來最好的結果。微創不只是技術,更是對患者的尊重與承諾。」
填充物併發症的修復之路,除了醫療也需要同行者的支持

